Was ist Endometriose?
„Ich bin nicht hier, um dir einen medizinischen Vortrag zu halten. Mir geht es darum, Endometriose verständlich, klar und menschlich zu erklären. Denn Wissen ist Macht.
Für Menschen, die mit Endometriose leben, ist das Verständnis der Krankheit ein entscheidender Schritt zur Selbstbestimmung: um die Versorgung besser zu navigieren, informierte Entscheidungen zu treffen und besser mit der Krankheit leben zu können.
Für Organisationen, medizinisches Fachpersonal und politische Entscheidungsträgerinnen ist ein klares Verständnis von Endometriose die Grundlage, um bessere Behandlungspfade, stärkere Aufklärungsmaßnahmen und wirksamere Strategien zu entwickeln.
Selbstbestimmung beginnt mit Klarheit und Klarheit beginnt mit Verständnis.“
- Laura Lequeu
Endometriose ist eine gynäkologische und multi-systemische Erkrankung (weil sie verschiedene Organsysteme betreffen kann: Harnwege, Verdauung, Lunge, Nervensystem usw.), chronisch und entzündlich. Sie betrifft 1 bis 2 von 10 Frauen weltweit. Die durchschnittliche Diagnosezeit liegt zwischen 7 und 12 Jahren.
Nach der am weitesten akzeptierten wissenschaftlichen Theorie kann Endometriose bereits ab der ersten Menstruation entstehen, durch das sogenannte retrograde Menstruieren (Sampson-Theorie). Andere Forschungen legen nahe, dass die Krankheit in manchen Fällen schon deutlich früher im Leben entstehen könnte, möglicherweise bereits während der embryonalen Entwicklung, basierend auf der Müller’schen embryonalen Rest-Theorie.
Ich teile diese verschiedenen Ansätze, um die Komplexität der Endometriose zu zeigen und deutlich zu machen, dass die Wissenschaft noch nicht alle Ursprünge vollständig verstanden hat. Die Forschung schreitet voran, ist aber noch unvollständig. Wir brauchen weitere Studien und Geduld, bevor wir klarere und endgültige Antworten haben. Gleichzeitig gilt Endometriose zunehmend als multifaktorielle Erkrankung, beeinflusst von Genetik, Hormonen, Immunsystem, Entzündungen und möglicherweise auch bakteriellen und Umweltfaktoren, eine Komplexität, auf die wir später noch genauer eingehen werden.
Da diese Erkrankung hormonabhängig ist, kann sie ohne frühzeitige und passende Behandlung fortschreiten und starke Schmerzen sowie kurz- und langfristige Komplikationen verursachen.
Obwohl wir hier vor allem über Endometriose sprechen, umfasst dies auch Adenomyose, oft als „kleine Schwester“ der Endometriose bezeichnet. Sie ist eng verwandt, hat aber einige eigene Merkmale, leicht unterschiedliche Symptome und andere diagnostische Ansätze. Wir können das gemeinsam besprechen.
Laura wechselt bewusst zwischen den Begriffen „Frauen“ und „Personen“. Endometriose betrifft zwar überwiegend cis-Frauen, kann aber auch Menschen betreffen, die sich als FINTA identifizieren - also Frauen, Inter, Non-Binary, Trans und Agender. Für Laura ist inklusive Sprache wichtig, um sowohl die biologische Realität als auch die Vielfalt der Betroffenen anzuerkennen.
Um Endometriose richtig zu verstehen, müssen wir zunächst wissen, wie ein Körper mit Gebärmutter funktioniert:
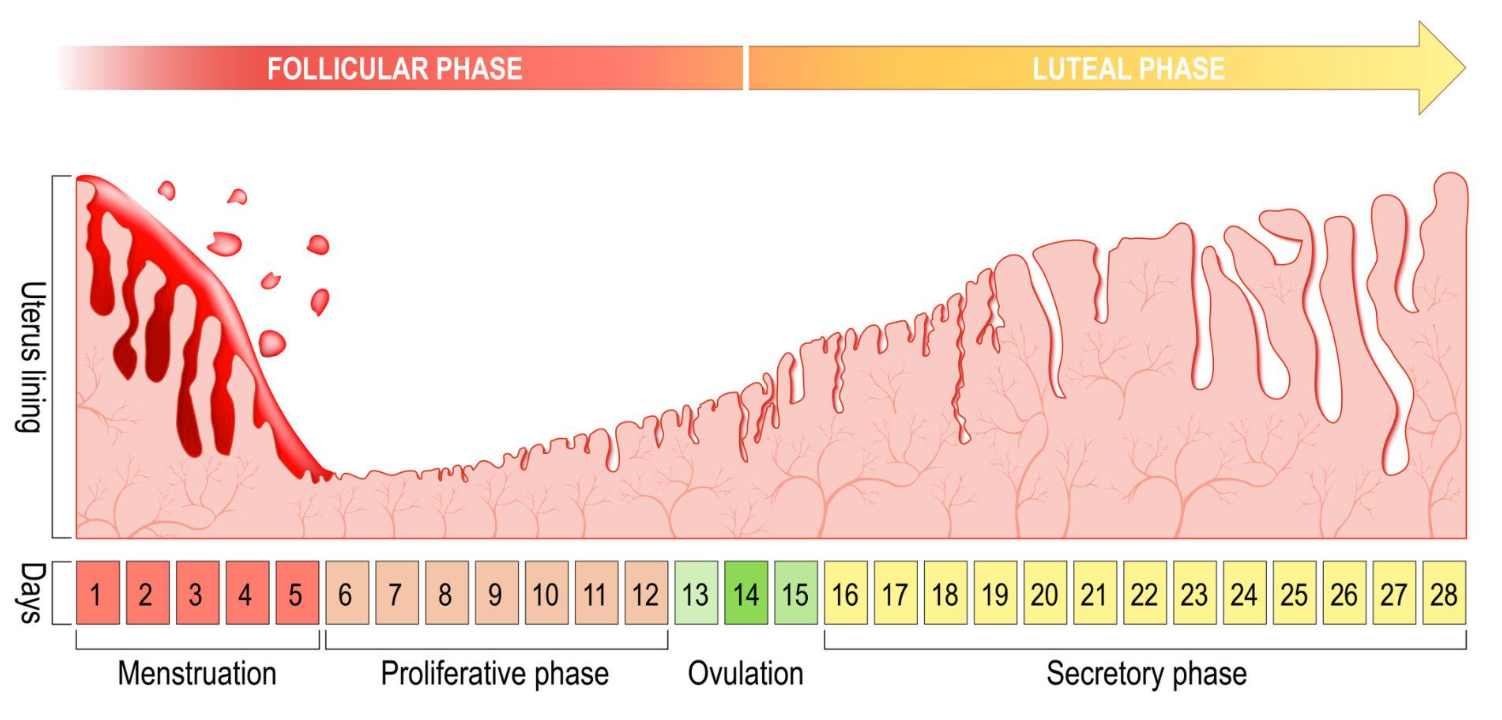
Im Verlauf des Menstruationszyklus (begonnen am ersten Tag der Periode bis zum ersten Tag der nächsten Periode, durchschnittlich 28 Tage, variiert aber von Körper zu Körper) verdickt sich die Gebärmutterschleimhaut (Endometrium), um ein mögliches Embryo willkommen zu heißen, quasi wie eine Tapete, die die Gebärmutter auskleidet.
Wenn am Ende des Zyklus keine Befruchtung stattgefunden hat, wird das Endometrium, das „Nest“, in das ein Embryo normalerweise implantiert - nicht mehr benötigt und zerfällt auf natürliche Weise durch die Blutung, die wir als Periode kennen.
Dieser Prozess wiederholt sich in der Regel monatlich bis zur Menopause.
Bei Frauen mit Endometriose wandern Zellen, die dem Endometrium ähneln, in die Gebärmutterschleimhaut ein…
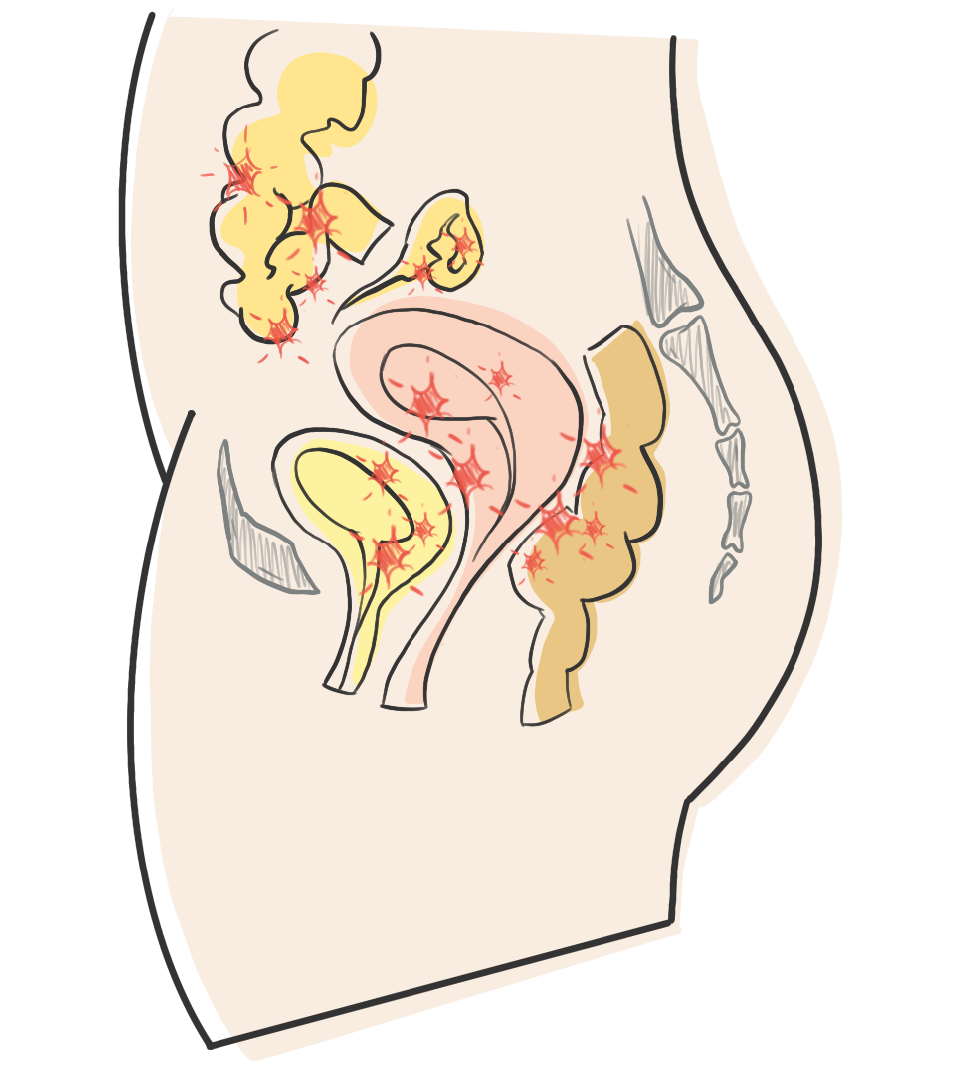
Diese Zellen werden über die Eileiter nach oben gezogen und können dann durch den kleinen Spalt zwischen dem Ende der Eileiter und den Eierstöcken entweichen, da dieser Bereich nicht vollständig verschlossen ist. Anschließend setzen sie sich außerhalb ihres normalen Platzes, der eigentlich die Gebärmutter ist, fest. Diese Zellen können sich also auf dem Fortpflanzungssystem, dem Harnsystem, dem Verdauungssystem, dem Atmungssystem und anderen Organen implantieren und genau das nennen wir Endometriose.
Es gibt jedoch noch eine weitere Form, die Adenomyose genannt wird. Hier infiltrieren diese Zellen das Myometrium, also die Gebärmuttermuskulatur innerhalb der Gebärmutter. Adenomyose wird daher oft als die „kleine Schwester“ der Endometriose bezeichnet.
Diese endometriumähnlichen Zellen bilden Läsionen, Implantate oder Knoten, die meist im Unterbauch zu finden sind: auf dem Peritoneum (der Membran, die die Bauchorgane überzieht), auf den Eierstöcken, auf oder im Darm oder der Blase, seltener auf anderen Organen wie Zwerchfell, Pleura oder Lunge, aber auch im Nervensystem. Die Liste ist dabei nicht abschließend, Endometriose kann theoretisch auch an anderen Stellen auftreten.
Es gibt praktisch kein Organ, in dem Endometriose nicht gefunden wurde… unglaublich, oder?
Die am weitesten akzeptierte wissenschaftliche Theorie erklärt das über retrograde Menstruation, also die Rückwärtsbewegung von Menstruationsblut in die Bauchhöhle.
Diese Theorie wurde bereits 1921 von John A. Sampson vorgestellt und erklärt teilweise die asymmetrische und scheinbar zufällige Verteilung der Läsionen, die meist im hinteren Beckenbereich auftreten, vor allem auf der linken Seite.
Allerdings kann diese Theorie nicht alle Formen der Endometriose erklären, besonders nicht die, die außerhalb des Beckens auftreten.
Daher sind weitere Forschungen nötig, und wir müssen geduldig bleiben, während die Wissenschaft das Verständnis der Krankheit weiter vertieft.
Wichtig: Alle Faktoren, die die retrograde Menstruation begünstigen, z. B. frühe Menarche, kurze Zyklen, starke Blutungen, Menorrhagie, erhöhen das Risiko für Endometriose.
Weitere mögliche Ursachen und Forschungsperspektiven
Es gibt mehrere Hypothesen, die helfen können, Endometriose besser zu verstehen:
Genetische / vererbte Faktoren
Frauen, deren Verwandte ersten Grades (z. B. Mutter oder Schwester) an Endometriose erkrankt sind, haben ein fünfmal höheres Risiko, selbst betroffen zu sein. Außerdem können bestimmte genetische Varianten die Entstehung der Erkrankung begünstigen oder abschwächen.
Metaplastische Faktoren
Endometriose kann entstehen, wenn sich unspezialisiertes Gewebe in spezialisiertes Gewebe verwandelt und sich an einem anderen Ort ansiedelt als vorgesehen. Dazu zählen Theorien wie:
- Coelom-Metaplasie
- Hormonelle oder immunologische Faktoren
- Reste der Müller-Gänge
- Differenzierung von Stammzellen
Metastatische Theorie (Transplantations-/Induktionstheorie)
Während der Menstruation können endometriumähnliche Zellen über Blut oder Lymphgefäße in andere Körperbereiche gelangen und sich dort ansiedeln.
Autoimmun-Hypothese
Bei Betroffenen wurden verschiedene Auffälligkeiten des Immunsystems beobachtet, auch wenn bislang keine spezifischen Antikörper für Endometriose nachgewiesen wurden.
Infektiöse Hypothese
Neuere Forschungen deuten darauf hin, dass Bakterien der Gattung Fusobacterium eine Rolle bei der Entstehung von Eierstock-Endometriose spielen könnten (möglicherweise behandelbar mit Antibiotika). Außerdem gibt es Hinweise auf Zusammenhänge zwischen Ungleichgewichten im vaginalen Mikrobiom und dem Auftreten von Endometriose.
Umweltfaktoren
Einige Studien vermuten, dass die Exposition gegenüber bestimmten Schadstoffen oder endokrinen Disruptoren (eventuell sogar schon während der Entwicklung im Mutterleib) die Entstehung von Endometriose begünstigen kann.
Wir wissen, das klingt komplex. Unser Ziel bleibt: die Sache verständlich erklären.
Leider lässt sich nicht alles vereinfachen, solange die Wissenschaft selbst noch forscht.
Für detailliertere Erklärungen oder individuelle Fragen kann Laura im Rahmen
einer Beratung oder eines Events darauf eingehen.
Hinsichtlich der Endometriosearten gibt es drei Hauptformen:
Hinweis: Es ist wichtig zu verstehen, dass weder die Art noch das Stadium der Endometriose etwas über die Schmerzintensität aussagen.
Man kann eine „sehr kleine“ oberflächliche Endometriose (Stadium 1) haben und trotzdem sehr starke Einschränkungen im Alltag erleben.
Andererseits kann jemand eine „schwere“ tiefe Endometriose (Stadium 4) haben und kaum Schmerzen verspüren.
Um das Ausmaß der Erkrankung besser einordnen zu können (aber nicht die Schmerzstärke!), werden zwei Klassifikationen unterschieden:
die Art und das Stadium der Endometriose.
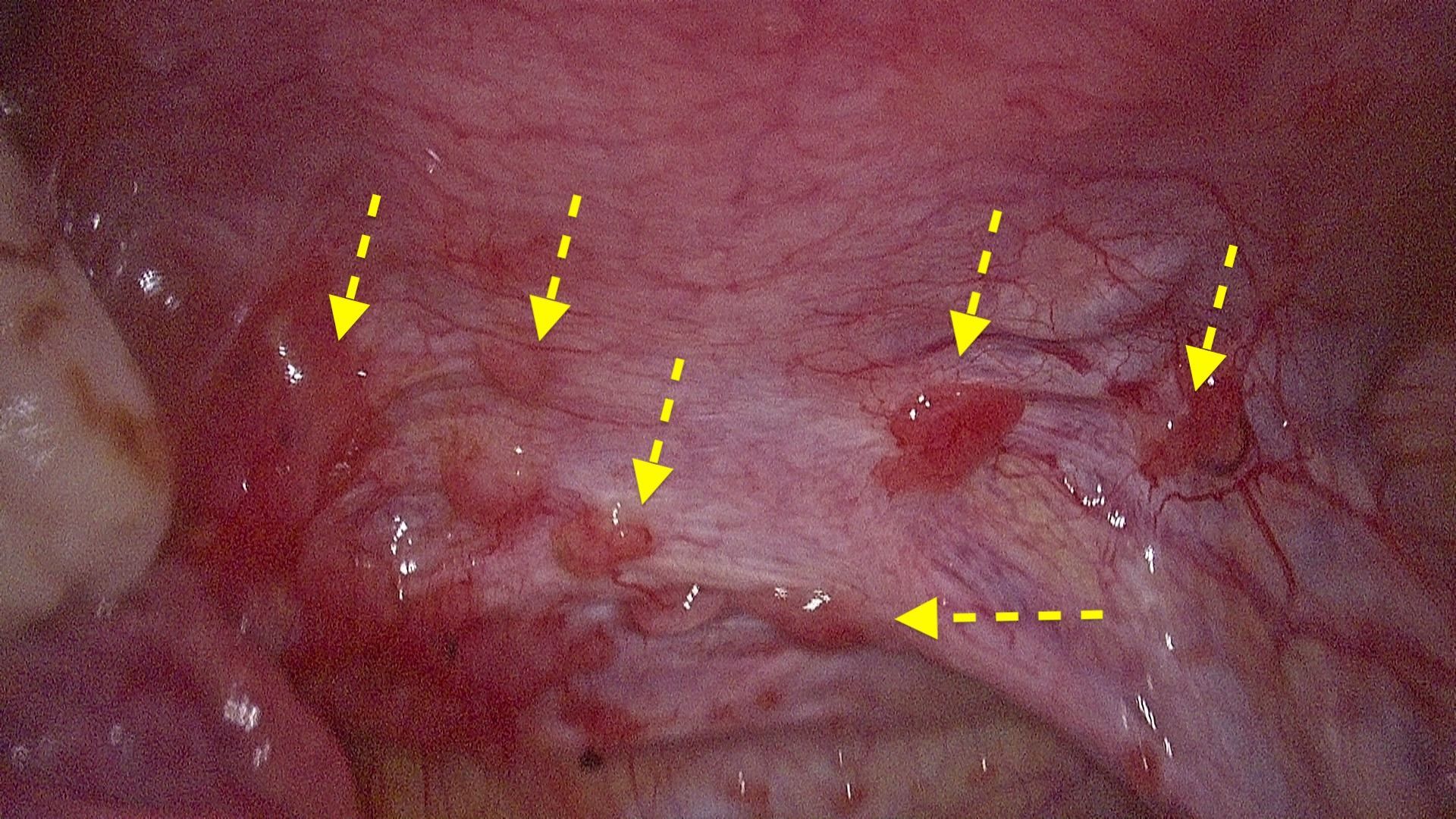
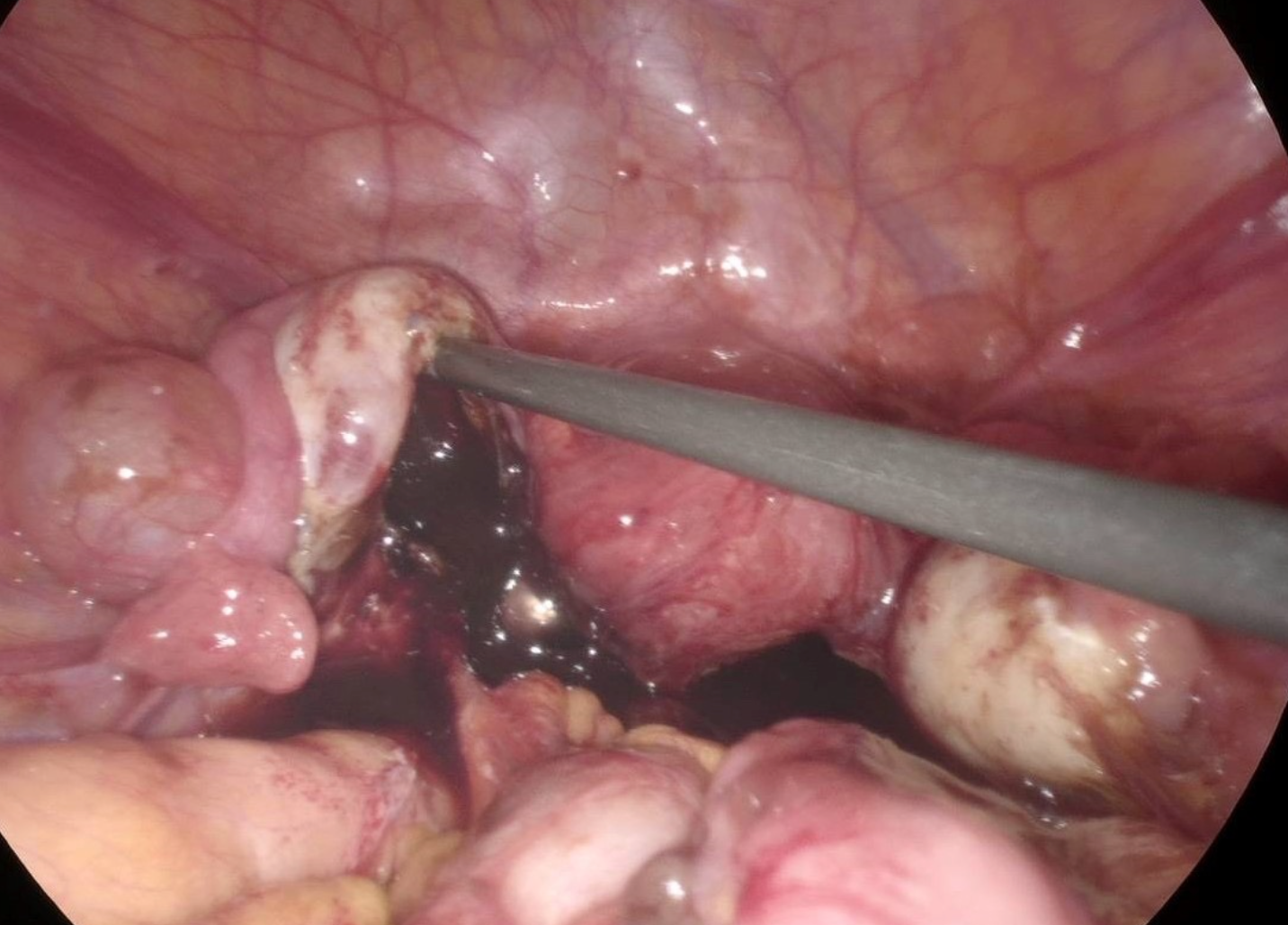
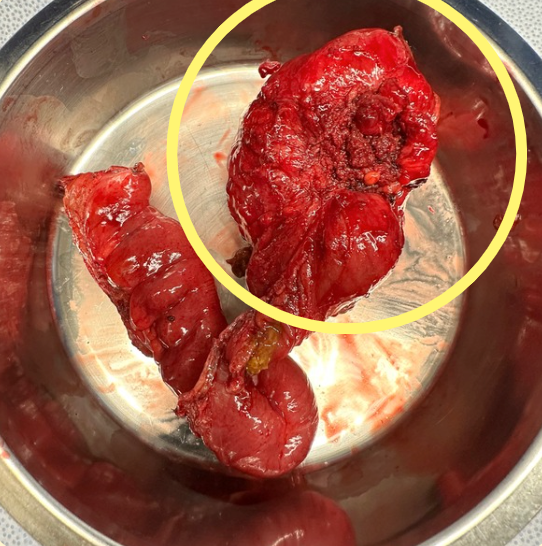
TW: Wenn du über das Lupensymbol fährst, erscheinen chirurgische Bilder.
01
Oberflächliche (peritoneale) Endometriose:
Von oberflächlicher Endometriose spricht man, wenn die Läsionen nur an der Oberfläche verbleiben, also auf dem Peritoneum, der Membran, die die Organe in der Bauchhöhle bedeckt. Sie können als kleine bis größere Zysten auf den Geweben auftreten, meist nur wenige Millimeter bis Zentimeter groß.

02
Ovarialzysten (Endometriome)
Spricht man von Endometriose der Eierstöcke, entstehen ein oder mehrere Endometriose-Zysten auf dem Ovar. Diese werden auch „Schokoladenzysten“ genannt, da sie mit altem, geronnenem Blut gefüllt sind, das sich dunkelbraun färbt, wie Schokolade.
Diese Form der Endometriose kann die ovarielle Reserve direkt beeinflussen und hat daher einen unmittelbaren Einfluss auf die Fruchtbarkeit.

03
Tiefe Endometriose (DIE)
Von tiefer oder infiltrierender Endometriose spricht man, wenn Läsionen mehr als 5 Millimeter unter die Oberfläche reichen und insbesondere die Muskelschicht der abdominopelvinen Organe betreffen.
Das endometriumähnliche Gewebe wird fibrös und bildet Knoten, die in das betroffene Organ eindringen können. Tiefe Endometriose kann unter anderem folgende Bereiche betreffen: Blase, Harnleiter, Verdauungstrakt (Rektum, Sigma, Appendix), uterosakrale Bänder oder das hintere Scheidengewölbe - die Liste ist nicht abschließend.

Endometriose wird in vier Stadien eingeteilt:
Die Einteilung gibt es schon seit 1979 (American Fertility Society, AFS) und wurde seit 1985 mehrfach angepasst. Man nennt sie den AFS-Score und sie beschreibt vor allem Größe und Lage der Endometrioseherde.
Wichtig: Das Stadium sagt nicht etwas über die Schmerzen aus. Du kannst also kleine Herde haben und trotzdem starke Beschwerden spüren oder große Herde und kaum Schmerzen.
Das Stadium kann nur nach einer OP bestimmt werden. Dabei zählt die Ärztin oder der Arzt alle Herde, schaut, wo sie sitzen, wie groß sie sind und wie tief sie reichen, und vergibt Punkte. Alle Punkte zusammen ergeben das Stadium:
01
Minimal
Die Phase wird als minimal definiert, wenn die Punktzahl zwischen 1 und 5 liegt.
02
Leicht
Das Stadium wird als mild bezeichnet, wenn die Punktzahl zwischen 6 und 15 liegt.
03
Mäßig
Das Stadium wird als moderat bezeichnet, wenn die Punktzahl zwischen 16 und 40 liegt.
04
Schwer
Das Stadium wird als schwerwiegend definiert, wenn der Wert über 40 liegt.
Also...
Warum kann Endometriose so schmerzhaft
sein?
Die Schmerzen bei Endometriose können sehr stark sein und von Person zu Person stark variieren. Es spielen viele körperliche und anatomische Faktoren eine Rolle.
Ein zentraler Auslöser ist die Entzündung, die von den Endometrioseherden ausgeht. Diese setzen Entzündungsstoffe frei, die das umliegende Gewebe reizen. Auch Muskelverspannungen, besonders im Beckenboden, können sich entwickeln, eine Art Schutzreaktion auf die chronischen Schmerzen. Hinzu kommt die Lage der Herde: Wenn sie in empfindlichen Bereichen sitzen, wie etwa Bänder, Darm, Blase oder in der Nähe von Nerven, kann das besonders stark weh tun.
Auch Hormone spielen eine Rolle. Endometriales Gewebe reagiert weiterhin auf hormonelle Schwankungen und löst dadurch immer wieder Entzündungen und Schmerzen aus.
Zudem zeigt die Forschung immer mehr, dass das Nervensystem sensibler werden kann. Dauerhafte Entzündungen und wiederkehrende Schmerzsignale können zu einer Überempfindlichkeit führen und das heißt, das Nervensystem reagiert stärker, und Schmerzen können verstärkt, länger anhaltend oder sogar durch eigentlich harmlose Reize ausgelöst werden.
Wichtig zu wissen: Jede Endometriose ist anders, und jeder Schmerz ist einzigartig. Interessanterweise haben etwa 10 % der Betroffenen überhaupt keine Symptome, warum, ist bisher nicht vollständig geklärt.
Es bleibt also noch viel über Endometriose zu lernen, und viele wissenschaftliche Fragen sind noch offen.